Fibrose kystique
Qu'est-ce que la fibrose kystique ?
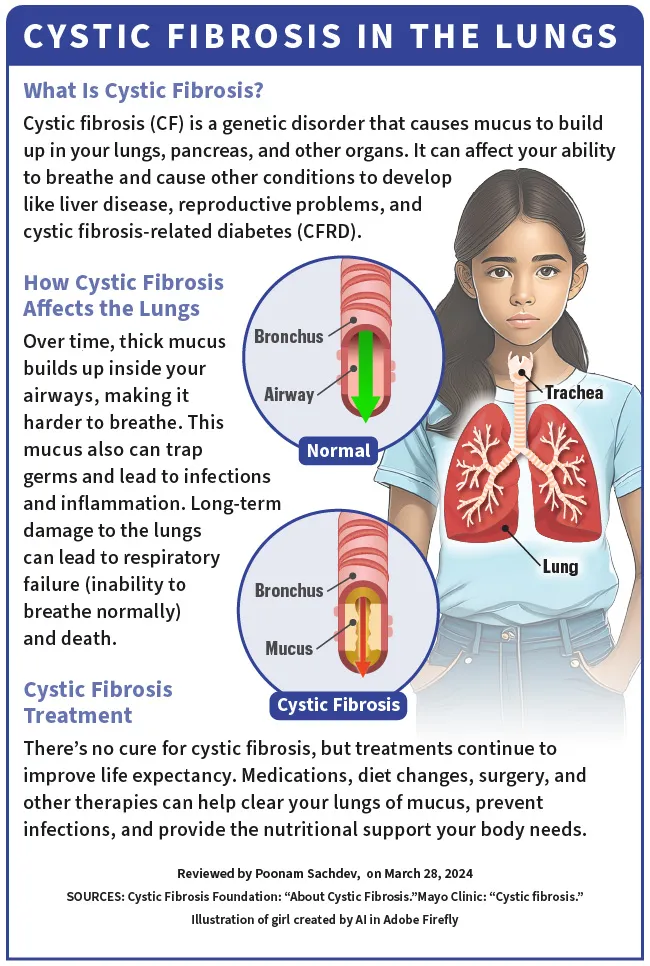
La fibrose kystique (FK) est une maladie génétique, ce qui signifie que vous la contractez de vos parents à la naissance. Cela affecte vos poumons, votre pancréas et d’autres organes. La FK modifie la façon dont le chlorure (sel) se déplace dans les cellules de votre corps. Cela fait que le mucus (qui devrait être fin et glissant) dans divers organes devient épais et collant.
Au fil du temps, ce mucus épais s'accumule dans vos voies respiratoires, ce qui rend la respiration difficile. . Le mucus piège les germes et entraîne des infections et des inflammations. Cela peut également causer des dommages graves et à long terme aux poumons et entraîner une insuffisance respiratoire (incapacité de respirer normalement) et la mort.
Dans le pancréas, le mucus épais provoqué par la mucoviscidose empêche la libération d'enzymes digestives lorsque vous mangez. Cela conduit à la malnutrition et à une mauvaise croissance. La mucoviscidose peut également provoquer des maladies du foie, des problèmes de reproduction et un diabète lié à la mucoviscidose (CFRD).
Plus de 40 000 personnes aux États-Unis vivent avec la mucoviscidose. Les médecins diagnostiquent environ 1 000 nouveaux cas chaque année. Aujourd'hui, plus de la moitié de la population FK est âgée de 18 ans ou plus, et les nouveaux traitements ont prolongé l'espérance de vie de plusieurs décennies.
Symptômes de la fibrose kystique
Les personnes atteintes de FK peuvent présenter les symptômes suivants :
Fibrose kystique atypique
Il existe également une forme de mucoviscidose appelée « mucoviscidose atypique ». C'est un type plus bénin et ne peut affecter qu'un seul organe. Les symptômes apparaissent généralement beaucoup plus tard dans la vie que chez les personnes atteintes de FK typique. Contrairement à la mucoviscidose, il n’existe pas de définition standard de la mucoviscidose atypique. Les symptômes de la FK atypique peuvent inclure :
Causes de la fibrose kystique
La mucoviscidose est causée par un changement, ou une mutation, dans un gène appelé CFTR (régulateur de conductance transmembranaire de la mucoviscidose). La protéine de ce gène contrôle le flux de sel et de liquides entrant et sortant de vos cellules. Si le gène CFTR ne fonctionne pas correctement, un mucus collant s'accumule dans votre corps.
Pour contracter la mucoviscidose, vous devez hériter de la copie mutée du gène de vos deux parents. . Il existe plus de 1 700 mutations connues du gène CFTR. Quatre-vingt-dix pour cent des personnes touchées possèdent au moins une copie de la mutation F508del.
Si vous héritez d'un seul exemplaire, vous n'aurez aucun symptôme, mais vous serez porteur de la maladie. Cela signifie qu'il y a une chance que vous puissiez le transmettre à vos enfants.
Environ 10 millions d'Américains sont porteurs de la FK. Chaque fois que deux porteuses de FK ont un bébé, il y a 25 % (1 sur 4) de chances que leur bébé naisse avec la FK.
Diagnostic de fibrose kystique
Un diagnostic précoce signifie un traitement précoce et une meilleure santé plus tard dans la vie. Chaque État des États-Unis teste les nouveau-nés pour la fibrose kystique à l'aide d'un ou plusieurs de ces trois tests :
Test sanguin. Ce test vérifie les niveaux de trypsinogène immunoréactif (IRT). Les personnes atteintes de FK en ont des taux plus élevés dans le sang. Chaque État effectue au moins un test sanguin pour le dépistage néonatal.
Test ADN. Cela recherche des mutations du gène CFTR.
Test de transpiration. Ce test indolore mesure le sel (chlorure) présent dans votre sueur. Si vos résultats sont supérieurs à la normale, cela suggère une mucoviscidose.
Le diagnostic de la mucoviscidose comporte plusieurs étapes. Une évaluation complète doit inclure un dépistage néonatal, un test de chlorure de sueur, un test génétique ou de porteur (ADN) et une évaluation clinique dans un centre de soins accrédité.
La plupart des personnes atteintes de mucoviscidose sont diagnostiquée avant l'âge de 2 ans. Certaines personnes qui n'ont pas été testées à la naissance ne reçoivent un diagnostic de FK qu'à l'âge adulte. Votre médecin pourrait vous faire passer des tests ADN ou de sueur si vous présentez des symptômes de mucoviscidose.
Un test de chlorure de sueur est le moyen le plus fiable de diagnostiquer la mucoviscidose.
Si votre bébé passe un test sanguin qui indique une fibrose kystique mais présente un test intermédiaire (non concluant ) test de transpiration, le médecin peut diagnostiquer chez votre bébé un syndrome métabolique lié au CFTR (CRMS). Les perspectives d'une personne atteinte de CRMS ne sont pas claires, mais elle peut présenter un risque plus élevé de problèmes au niveau des voies respiratoires, des sinus, du système reproducteur, des intestins ou du pancréas.
Si un test de transpiration ou un test génétique n'est pas concluant, deux autres tests peuvent aider à diagnostiquer la mucoviscidose :
Différence de potentiel nasal (NPD). Cela implique de faire passer un petit courant électrique à travers la muqueuse nasale (épithélium). Différentes solutions sont appliquées sur la muqueuse nasale et le courant électrique est mesuré. Les personnes atteintes de FK réagissent à ce test de manière très différente de celles qui n'en sont pas atteintes.
Mesure du courant intestinal (ICM). Elle implique une biopsie indolore (test en laboratoire d'un échantillon de tissu) de tissu rectal pour tester la fonction CFTR des cellules.
Bien que les tests sanguins, ADN et sudoraux soient les méthodes les plus courantes et les plus fiables pour diagnostiquer la mucoviscidose, des tests supplémentaires peuvent aider à confirmer le diagnostic. Ceux-ci peuvent inclure :
Traitement de la fibrose kystique
La mucoviscidose étant une maladie complexe, les centres de soins accrédités par la Fondation CF adoptent une approche d'équipe pour gérer son traitement. Les membres de l'équipe comprennent un pneumologue, un inhalothérapeute, une infirmière, un travailleur social, un diététiste et d'autres experts en FK que vous verrez régulièrement lors des examens.
Au centre de chaque équipe de soins FK se trouve la personne atteinte de FK et sa famille. Vous serez responsable d’une combinaison quotidienne de médicaments et d’autres thérapies pour éliminer le mucus de vos poumons, prévenir les infections et fournir le soutien nutritionnel dont votre corps a besoin. Les traitements peuvent inclure :
Médicaments contre la mucoviscidose
Votre médecin peut vous prescrire des médicaments pour ouvrir les voies respiratoires, fluidifier le mucus, prévenir ou traiter les infections et aidez votre corps à obtenir des nutriments provenant des aliments. Ceux-ci incluent :
Antibiotiques. Ils peuvent prévenir ou traiter les infections pulmonaires et aider vos poumons à mieux fonctionner. Vous pouvez les obtenir sous forme de pilules, dans un inhalateur ou un nébuliseur, ou par injection. Vous pouvez également recevoir des antibiotiques par voie intraveineuse, soit à l'hôpital, soit à domicile.
Médicaments anti-inflammatoires. Ceux-ci incluent l'ibuprofène et les corticostéroïdes tels que la prednisone.
Bronchodilatateurs. Vous les respirerez dans vos poumons à l'aide d'un inhalateur ou d'un nébuliseur qui transforme le médicament liquide en brouillard. Les bronchodilatateurs détendent et ouvrent vos voies respiratoires.
Diluant le mucus. Ils vous aideront à éliminer les saletés de vos voies respiratoires en fluidifiant le mucus et en vous aidant à l'expulser de vos poumons. Vous les respirerez dans vos poumons à l'aide d'un inhalateur ou d'un nébuliseur qui transforme le médicament liquide en brouillard.
Suppléments d'enzymes pancréatiques. Pour remplacer les enzymes digestives bloquées par un mucus épais dans le pancréas, vous avalerez ces capsules au début de chaque repas et de la plupart des collations. Les enzymes vous aideront à digérer vos aliments et à absorber les nutriments. Des suppléments multivitaminés peuvent également vous être prescrits pour compenser les faibles niveaux causés par des problèmes digestifs.
Réducteurs d'acide. Les personnes atteintes de mucoviscidose souffrent souvent de reflux acide, c'est-à-dire lorsque l'acide gastrique remonte. dans l'œsophage. Les pilules telles que les inhibiteurs de la pompe à protons et les anti-H2 peuvent réduire le reflux acide et aider vos enzymes pancréatiques à mieux fonctionner.
Adoucisseurs de selles. La FK affecte le système digestif et peut provoquer de la constipation ou un refoulement des selles et entraîner une occlusion intestinale, ce qui peut être très grave. Un médicament en vente libre appelé polyéthylène glycol (vendu sous les noms de MiraLAX, GoLYTELY et d'autres marques) peut prévenir ou traiter ces problèmes.
Médicaments spécifiques pour le diabète lié à la mucoviscidose (CFRD) ou maladie du foie. Votre équipe de soins peut comprendre des spécialistes qui prescriront et superviseront les médicaments pour les complications de la mucoviscidose, comme l'insulinothérapie pour le CFRD.
Les médicaments qui ciblent la mutation génétique
Des médicaments spéciaux appelés modulateurs CFTR ciblent le défaut sous-jacent de la protéine CFTR. Ces médicaments peuvent aider la protéine CFTR à fonctionner correctement, ce qui peut rendre le mucus de votre corps mince et glissant. Cela peut améliorer le fonctionnement de vos poumons, éliminer votre toux et vous aider à prendre du poids.
Les modulateurs CFTR sont pris sous forme de pilules, généralement toutes les 12 heures. Ceux-ci ne sont efficaces que chez les personnes présentant certaines mutations CFTR, notamment F508del, dont souffrent 90 % des personnes atteintes de mucoviscidose. Actuellement, quatre modulateurs CFTR sont disponibles, et d'autres sont en développement :
Techniques de dégagement des voies respiratoires (ACT)
Ceux-ci peuvent aider à détacher le mucus épais et collant afin qu'il puisse être éliminé de vos poumons en toussant ou en soufflant (une technique que votre inhalothérapeute vous enseignera). Nettoyer les voies respiratoires quotidiennement (généralement au moins deux fois par jour) peut aider à réduire les infections pulmonaires et à améliorer la fonction pulmonaire. Vous pouvez essayer :
La physiothérapie thoracique (CPT) ou les percussions. Cela consiste à tapoter ou à applaudir sur votre poitrine ou votre dos pour éliminer le mucus de vos poumons. Quelqu'un d'autre fait ça pour vous. Vous vous retrouverez dans différentes positions afin que la gravité puisse aider à drainer le mucus des cinq lobes de vos poumons (drainage postural). Vous devrez peut-être tousser ou souffler pour éliminer le mucus détaché de votre corps.
Oscillation à haute fréquence de la paroi thoracique (le gilet). Cela implique le port d'un gilet gonflable attaché à une machine. La machine effectue une thérapie physique thoracique en vibrant à haute fréquence. Le gilet fait vibrer la poitrine pour relâcher et fluidifier le mucus. Pendant les pauses, vous tousserez ou soufflerez pour éliminer le mucus.
Pression expiratoire positive (PEP) ou PEP oscillante. Vous respirerez grâce à un appareil portatif qui vous permet d'inspirer normalement mais crée une résistance lorsque vous expirez. Cela vous obligera à expirer plus fort, ce qui fera passer l'air derrière le mucus dans vos voies respiratoires et l'évacuera. Parfois, les appareils provoquent une vibration (oscillation) pour faciliter ce mouvement. Les marques de l'appareil incluent Flutter, Acapella et AerobikA.
Drainage autogène (AD). Pour ce faire, vous expirez fort, ou soufflez, à différentes vitesses. Cela déplace le mucus de vos petites voies respiratoires vers les voies respiratoires centrales et facilite son évacuation. Votre physiothérapeute FK peut vous enseigner la technique appropriée.
Technique de cycle actif de respiration (ACBT). Cela combine différentes techniques de respiration qui aident à éliminer le mucus des poumons en trois phases. La première phase vous aide à détendre vos voies respiratoires. La deuxième phase vous aide à faire passer l’air derrière le mucus et à éliminer le mucus. La troisième phase aide à expulser le mucus de vos poumons.
Réadaptation pulmonaire
Votre médecin peut vous suggérer un programme à long terme pour améliorer votre fonction pulmonaire et votre état de santé général. La rééducation pulmonaire peut être réalisée en ambulatoire ou lors d'un séjour à l'hôpital pour une infection pulmonaire. De nombreuses parties de la réadaptation pulmonaire sont incluses dans les visites cliniques régulières dans les centres de soins accrédités par la Fondation CF. Ceux-ci incluent :
Chirurgies de la mucoviscidose
La FK affecte de nombreuses parties du corps. Votre médecin peut recommander une intervention chirurgicale pour traiter certaines complications de la mucoviscidose. Comme toute intervention chirurgicale, les interventions chirurgicales liées à la mucoviscidose comportent un risque de complications, notamment des infections nosocomiales, des saignements, des problèmes respiratoires et (dans le cas des opérations de transplantation) des rejets d'organes et des infections. Les interventions chirurgicales peuvent inclure :
Chirurgie du nez et des sinus. Cette procédure peut éliminer les polypes nasaux (excroissances) qui obstruent la respiration. La chirurgie des sinus peut être pratiquée pour traiter les épisodes fréquents de sinusite.
Placement d'une sonde d'alimentation. Même avec l'utilisation d'enzymes pancréatiques, la FK interfère avec la digestion et l'absorption des nutriments contenus dans les aliments. Cela peut rendre difficile la prise ou le maintien du poids. Une sonde d'alimentation peut aider à fournir une nutrition et des calories supplémentaires grâce à un supplément liquide prescrit par votre équipe de soins. Le tube peut être implanté chirurgicalement dans l'abdomen et ne vous empêchera pas de manger par la bouche.
Chirurgie de l'intestin. La chirurgie peut aider à éliminer un blocage dans votre intestin. Si un segment de l'intestin s'est replié à l'intérieur d'une section voisine (intussusception), une réparation chirurgicale peut également être nécessaire.
Greffe pulmonaire. Si votre fonction pulmonaire a sérieusement diminué, si vous souffrez de complications pulmonaires potentiellement mortelles ou si les antibiotiques ont cessé de fonctionner contre les infections pulmonaires, vous pourriez être candidat à une transplantation pulmonaire. Si vous souffrez de mucoviscidose, les deux poumons doivent être remplacés (greffe de deux poumons). Vous n'aurez pas de FK dans vos nouveaux poumons ; cependant, d'autres complications de la FK, telles que les infections des sinus, le diabète et les affections du pancréas, peuvent encore survenir après une transplantation pulmonaire.
Greffe du foie. En cas de maladie hépatique grave liée à la mucoviscidose, telle que la cirrhose, une greffe du foie peut être recommandée. Chez certaines personnes, une greffe du foie peut être associée à une greffe de poumon ou de pancréas.
Autres traitements de la mucoviscidose
Les thérapies non chirurgicales pour la FK peuvent inclure :
L'oxygénothérapie. Si votre taux d'oxygène dans le sang diminue, votre médecin peut vous recommander de respirer de l'oxygène pur pour prévenir une pression artérielle élevée dans les poumons (hypertension pulmonaire).
Ventilation non invasive. Cette méthode utilise un masque nasal ou buccal pour fournir une pression positive dans les voies respiratoires et les poumons lorsque vous inspirez. Elle est généralement utilisée pendant le sommeil, souvent en association avec une oxygénothérapie. La ventilation non invasive peut diminuer le travail respiratoire et faciliter le dégagement des voies respiratoires.
Sonde nasogastrique (NG). Une sonde NG est un type d'option de sonde d'alimentation temporaire qui implique l'insertion d'une fine , tube flexible dans votre nez, dans votre gorge et dans votre estomac. Une sonde NG est le type de sonde d'alimentation le moins invasif car son insertion ne nécessite pas d'incision chirurgicale. Le tube peut être inséré chaque nuit et retiré le matin, ou laissé en place pendant plusieurs jours.
Thérapies nutritionnelles pour la mucoviscidose
La mucoviscidose affecte le système digestif de plusieurs manières. Cela peut rendre plus difficile la croissance ou la prise de poids, provoquer de la constipation ou des blocages intestinaux, provoquer des reflux acides (brûlures d'estomac), entraîner une mauvaise alimentation et d'autres complications. Votre équipe de soins FK examinera votre alimentation, ainsi que tous les suppléments ou médicaments dont vous pourriez avoir besoin pour soutenir votre santé digestive. En plus de prendre ces suppléments et médicaments, il peut vous être demandé de :
Suivez un régime riche en calories et en graisses. On estime que les besoins énergétiques (caloriques) des personnes atteintes de FK sont une fois et demie à deux fois plus élevés que ceux des personnes non FK. Étant donné que la FK rend plus difficile l’absorption des graisses, les médecins conseillent généralement que 40 % de vos calories totales proviennent des graisses. Les personnes atteintes de FK qui prennent des médicaments modulateurs CFTR n'ont généralement pas besoin de calories plus élevées, car ces médicaments aident le gène FK à fonctionner correctement. Mais ils doivent prendre les médicaments avec une collation riche en graisses pour que le médicament soit absorbé.
Mangez un régime riche en sel. Le sel vous aide à maintenir le bon équilibre de liquide (eau) dans votre corps. Cela aide également les muscles à se contracter. Ne pas consommer suffisamment de sel peut nuire à la croissance, réduire l’appétit et provoquer des problèmes tels que des douleurs à l’estomac, une faiblesse, des crampes musculaires, des nausées et des maux de tête. Les personnes atteintes de mucoviscidose perdent beaucoup de sel dans leur sueur. Il est donc important de manger davantage d'aliments salés, surtout par temps chaud et humide ou après une activité physique.
Complications de la mucoviscidose
La fibrose kystique peut provoquer un certain nombre de problèmes respiratoires. En plus du déclin de la fonction pulmonaire, ces complications comprennent :
Bronchectasie. Les infections pulmonaires fréquentes et les inflammations affaiblissent progressivement les parois des voies respiratoires. Cela peut les amener à s’élargir, à s’affaisser et à laisser des cicatrices. Cette condition est appelée bronchectasie, qui peut éventuellement conduire à une insuffisance respiratoire.
Hémoptysie. Si une bronchectasie (lésion des voies respiratoires) survient à proximité des vaisseaux sanguins des poumons et que vous avez une infection, cela peut entraîner des crachats de sang (hémoptysie). Bien qu'il ne s'agisse généralement que d'une petite quantité de sang, cela peut mettre la vie en danger.
Pneumothorax. Si de l'air s'infiltre dans l'espace qui sépare les poumons de la paroi thoracique, il peut provoquer l’effondrement d’une partie ou de la totalité d’un poumon. C'est ce qu'on appelle le pneumothorax et survient plus fréquemment chez les adultes atteints de mucoviscidose. Le pneumothorax ressemble souvent à une sensation de bulle et peut provoquer des douleurs thoraciques soudaines et un essoufflement.
Infections chroniques. Un mucus épais dans les poumons et les sinus crée un environnement idéal pour la croissance des bactéries et des champignons. Les personnes atteintes de mucoviscidose peuvent souvent souffrir d'infections pulmonaires, de bronchite ou de pneumonie. Vous pouvez être infecté par des bactéries résistantes aux antibiotiques et difficiles à traiter.
Exacerbations aiguës. Les personnes atteintes de mucoviscidose peuvent présenter une aggravation de leurs symptômes respiratoires, comme une toux avec plus de mucus. et essoufflement. C'est ce qu'on appelle une exacerbation aiguë et nécessite un traitement aux antibiotiques, soit à l'hôpital, soit à domicile. La perte de poids et une baisse d'énergie sont courantes lors des exacerbations.
Insuffisance respiratoire. L'insuffisance respiratoire est la cause la plus fréquente de décès par mucoviscidose. Au fil du temps, la maladie peut endommager tellement le tissu pulmonaire qu’il ne fonctionne plus. La fonction pulmonaire se détériore progressivement jusqu'à ce que la maladie mette la vie en danger. Si votre fonction pulmonaire décline jusqu'à un certain niveau, votre équipe de soins FK pourra discuter avec vous de la possibilité d'une transplantation pulmonaire, qui peut sauver des vies.
Les poumons ne sont pas les seuls une partie de votre corps est endommagée par les FK. La FK affecte également les organes suivants :
Pancréas. Le mucus épais provoqué par la FK bloque les conduits de votre pancréas. Cela empêche les protéines qui décomposent vos aliments, appelées enzymes digestives, d'atteindre votre intestin. En conséquence, votre corps a du mal à obtenir les nutriments dont il a besoin. Au fil du temps, cela peut également entraîner un diabète lié à la fibrose kystique.
Foie. Si les tubes qui éliminent la bile se bouchent, votre foie s'enflamme. Cela peut entraîner de graves cicatrices appelées cirrhose.
Intestin grêle. Comme il peut être difficile de décomposer les aliments très acides provenant de votre estomac, la muqueuse de l'intestin grêle peut s'user.
Gros intestin. Le liquide épais dans votre estomac peut rendre vos selles volumineuses et plus difficiles à évacuer. Cela peut entraîner des blocages. Dans certains cas, votre intestin peut également commencer à se replier sur lui-même comme un accordéon, une affection appelée invagination. Les personnes atteintes de FK sont également cinq à dix fois plus susceptibles de développer un cancer colorectal que la population générale.
Vesie. Une toux chronique ou prolongée affaiblit les muscles de votre vessie. Vous pourriez souffrir d'incontinence à l'effort associée à la mucoviscidose. Cela signifie que vous urinez un peu lorsque vous toussez, éternuez, riez ou soulevez quelque chose. Bien qu'elle soit plus fréquente chez les femmes, les hommes peuvent également en souffrir.
Reins. Certaines personnes atteintes de mucoviscidose ont des calculs rénaux. Ces petits amas durs de minéraux peuvent provoquer des nausées, des vomissements et des douleurs. Si vous ne les traitez pas, vous pourriez contracter une infection rénale.
Organes reproducteurs. La mucoviscidose affecte la fertilité des hommes et des femmes. La plupart des hommes (98 %) atteints de FK naissent sans canal déférent, les tubes qui transportent les spermatozoïdes dans le sperme. Cela entraîne l’infertilité. Les femmes atteintes de mucoviscidose ont une glaire cervicale très épaisse, ce qui peut rendre plus difficile la fécondation d'un ovule par un spermatozoïde. Une ovulation irrégulière due à une mauvaise alimentation peut également rendre la grossesse plus longue.
D'autres parties du corps. La mucoviscidose peut également entraîner une faiblesse musculaire et un amincissement des os (ostéoporose). Étant donné que la FK perturbe l'équilibre des minéraux dans votre sang, elle peut également provoquer une hypotension artérielle, de la fatigue, une accélération du rythme cardiaque et une sensation générale de faiblesse.
Dépistages de santé supplémentaires pour la mucoviscidose
Les personnes atteintes de mucoviscidose ont un risque plus élevé de développer certaines autres maladies, y compris la mucoviscidose. diabète associé (CFRD), cancer colorectal et ostéoporose. La détection précoce est importante pour traiter ou gérer ces conditions. Votre équipe de soins FK peut recommander des examens de santé tels que ceux-ci :
Test oral de tolérance au glucose. Le diabète lié à la mucoviscidose (DFC) est l'une des complications les plus courantes de la mucoviscidose chez les adultes. Si vous souffrez de mucoviscidose, vous serez probablement testé chaque année pour le CFRD, à partir de l'âge de 10 ans, avec un test oral de tolérance au glucose (OGTT). L'OGTT est le meilleur moyen de diagnostiquer le CFRD et est généralement effectué le matin après un jeûne de 8 heures. Il vous sera demandé de boire une « boisson au glucose », puis votre glycémie (sucre) sera mesurée à différents moments.
Coloscopie. Le risque de cancer colorectal chez les adultes atteints de mucoviscidose est cinq à dix fois plus élevé que dans la population générale, et encore plus élevé (20 fois) pour les personnes atteintes de mucoviscidose qui reçoivent une greffe de poumon ou d'un autre organe solide. En raison de ce risque, il est recommandé aux personnes atteintes de mucoviscidose de commencer le dépistage du cancer colorectal par coloscopie à 40 ans (30 ans si vous avez subi une greffe d'organe solide).
Analyse par absorptiométrie à rayons X à double énergie (DEXA). Les personnes atteintes de mucoviscidose courent un risque de développer deux maladies osseuses courantes : l'ostéoporose et l'ostéopénie. Ces conditions peuvent affaiblir et fragiliser vos os. Votre équipe de soins FK suivra votre croissance en fonction de votre taille et de votre poids, suivra votre développement pendant la puberté et vérifiera votre taux de vitamine D dans le sang. Il est recommandé aux personnes atteintes de mucoviscidose de passer un examen DEXA avant l’âge de 18 ans et de répéter l’examen tous les 1 à 5 ans. Un scan DEXA est un type de radiographie qui vérifie l'épaisseur de vos os.
Points à retenir
kystique la fibrose (FK) est une maladie génétique qui affecte les poumons, le pancréas et d'autres organes. Bien que la mucoviscidose soit une maladie grave qui nécessite des soins quotidiens, il existe de nombreuses façons de la traiter, et ces traitements se sont considérablement améliorés au fil des ans. Les personnes atteintes de FK aujourd'hui peuvent s'attendre à vivre beaucoup plus longtemps que celles qui en ont été atteintes dans le passé.
FAQ sur la fibrose kystique
Quelle est l'espérance de vie d'une personne atteinte de mucoviscidose ?
Les personnes atteintes de mucoviscidose continuent de vivre plus longtemps et en meilleure santé. Le registre des patients de la Cystic Fibrosis Foundation recueille des données sur les patients qui reçoivent des soins pour la mucoviscidose dans des centres de soins accrédités par la CF Foundation et qui ont accepté de partager leurs informations de santé. Sur la base des données du registre 2022, l’espérance de vie des personnes atteintes de mucoviscidose nées entre 2018 et 2022 devrait être de 56 ans. Les données du Registre 2021 montrent que la moitié des bébés nés en 2021 devraient vivre jusqu’à 65 ans ou plus. Une étude basée sur des essais cliniques menés auprès de personnes atteintes de mucoviscidose prenant le nouveau médicament modulateur CFTR à triple association prédit une espérance de vie possible de plus de 71 ans.
Les personnes atteintes de mucoviscidose peuvent-elles mener une vie normale ?
La plupart des personnes atteintes de mucoviscidose mènent une vie quotidienne normale, avec le défi d'adaptation aux médicaments quotidiens, à la thérapie de dégagement des voies respiratoires et à d'autres traitements et médicaments. Les enfants atteints de FK vont à l’école, ont des amis, ont des passe-temps et peuvent faire de l’exercice et du sport. Beaucoup vont à l'université, se marient et fondent leur propre famille.
Que se passe-t-il si vous ne traitez pas la mucoviscidose ?
Les personnes atteintes de mucoviscidose ont du mucus épais et collant qui bloque les voies respiratoires. dans leurs poumons, ce qui rend leur respiration difficile et facilite les infections. Les traitements contre la FK comprennent des médicaments pour fluidifier le mucus et combattre les infections, ainsi que des thérapies pour éliminer le mucus des voies respiratoires. La FK affecte également la digestion, ce qui rend plus difficile l’absorption des nutriments contenus dans les aliments. Il existe des médicaments pour y remédier.
Si une personne atteinte de mucoviscidose ne traite pas ces symptômes, elle aura probablement de fréquentes infections pulmonaires, des difficultés respiratoires et des lésions pulmonaires à long terme. Ils peuvent souffrir de malnutrition en raison du manque de nutriments et perdre du poids, ce qui rend également plus difficile la lutte contre les infections pulmonaires. Sans traitement, la mucoviscidose peut entraîner une insuffisance respiratoire, des blocages intestinaux, une défaillance d'organe et la mort.
À quel âge peut-on recevoir un diagnostic de mucoviscidose ?
Tous les États américains testent les nouveau-nés pour la fibrose kystique. Le dépistage néonatal est effectué au cours des premiers jours de la vie du bébé, en utilisant seulement quelques gouttes de sang provenant du talon. Bien que la plupart des gens reçoivent un diagnostic de mucoviscidose avant l'âge de 2 ans, certains le sont à l'âge adulte.
Publié : 2024-08-26 09:03
En savoir plus

- Cette remise au comptoir de la pharmacie peut entraîner des coûts cachés
- Les publications « Fitspirationnelles » peuvent être plus nocives que motivantes, conclut l'examen
- Un programme de perte de poids aide les femmes à lutter contre le cancer du sein
- Les survivants d'une crise cardiaque présentent un risque plus élevé de déclin cérébral
- ATS : le tezepelumab réduit les exacerbations de l'asthme selon les phénotypes de l'asthme
- Les troubles de santé mentale sont désormais la première cause de handicap dans le monde
Avis de non-responsabilité
Tous les efforts ont été déployés pour garantir que les informations fournies par Drugslib.com sont exactes, jusqu'à -date et complète, mais aucune garantie n'est donnée à cet effet. Les informations sur les médicaments contenues dans ce document peuvent être sensibles au facteur temps. Les informations de Drugslib.com ont été compilées pour être utilisées par des professionnels de la santé et des consommateurs aux États-Unis et, par conséquent, Drugslib.com ne garantit pas que les utilisations en dehors des États-Unis sont appropriées, sauf indication contraire spécifique. Les informations sur les médicaments de Drugslib.com ne cautionnent pas les médicaments, ne diagnostiquent pas les patients et ne recommandent pas de thérapie. Les informations sur les médicaments de Drugslib.com sont une ressource d'information conçue pour aider les professionnels de la santé agréés à prendre soin de leurs patients et/ou pour servir les consommateurs qui considèrent ce service comme un complément et non un substitut à l'expertise, aux compétences, aux connaissances et au jugement des soins de santé. praticiens.
L'absence d'avertissement pour un médicament ou une combinaison de médicaments donné ne doit en aucun cas être interprétée comme indiquant que le médicament ou la combinaison de médicaments est sûr, efficace ou approprié pour un patient donné. Drugslib.com n'assume aucune responsabilité pour aucun aspect des soins de santé administrés à l'aide des informations fournies par Drugslib.com. Les informations contenues dans le présent document ne sont pas destinées à couvrir toutes les utilisations, instructions, précautions, avertissements, interactions médicamenteuses, réactions allergiques ou effets indésirables possibles. Si vous avez des questions sur les médicaments que vous prenez, consultez votre médecin, votre infirmière ou votre pharmacien.
Mots-clés populaires
- metformin obat apa
- alahan panjang
- glimepiride obat apa
- takikardia adalah
- erau ernie
- pradiabetes
- besar88
- atrofi adalah
- kutu anjing
- trakeostomi
- mayzent pi
- enbrel auto injector not working
- enbrel interactions
- lenvima life expectancy
- leqvio pi
- what is lenvima
- lenvima pi
- empagliflozin-linagliptin
- encourage foundation for enbrel
- qulipta drug interactions
