Mukowiscydoza
Co to jest mukowiscydoza?
Mukowiscydoza (CF) to choroba genetyczna, co oznacza, że otrzymujesz ją od rodziców od urodzenia. Wpływa na płuca, trzustkę i inne narządy. CF zmienia sposób, w jaki chlorek (sól) przemieszcza się przez komórki organizmu. Powoduje to, że śluz (który powinien być rzadki i śliski) w różnych narządach staje się gęsty i lepki.
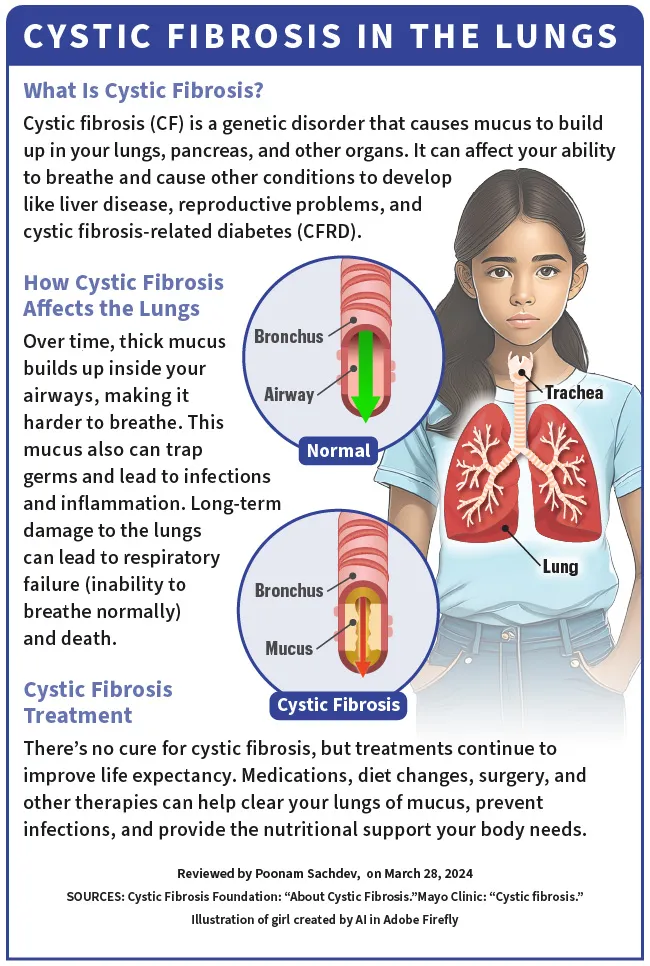
Z biegiem czasu ten gęsty śluz gromadzi się w drogach oddechowych, utrudniając oddychanie . Śluz zatrzymuje zarazki i prowadzi do infekcji i stanów zapalnych. Może również powodować poważne, długotrwałe uszkodzenie płuc i prowadzić do niewydolności oddechowej (niezdolności do normalnego oddychania) i śmierci.
W trzustce gęsty śluz powodowany przez mukowiscydozę uniemożliwia uwalnianie enzymów trawiennych podczas jedzenia. Prowadzi to do niedożywienia i słabego wzrostu. CF może również powodować choroby wątroby, problemy z rozrodczością i cukrzycę związaną z mukowiscydozą (CFRD).
Ponad 40 000 osób w USA cierpi na mukowiscydozę. Co roku lekarze diagnozują około 1000 nowych przypadków. Obecnie ponad połowa populacji chorych na mukowiscydozę ma 18 lat lub więcej, a nowe metody leczenia wydłużają oczekiwaną długość życia o dziesięciolecia.
Objawy mukowiscydozy
U osób chorych na mukowiscydozę mogą występować następujące objawy:
Atypowa mukowiscydoza
Istnieje również forma mukowiscydozy zwana „atypową mukowiscydozą”. Jest to łagodniejszy typ i może dotyczyć tylko jednego narządu. Objawy zwykle pojawiają się znacznie później w życiu niż u osób z typową mukowiscydozą. W przeciwieństwie do mukowiscydozy nie ma standardowej definicji mukowiscydozy atypowej. Objawy atypowej mukowiscydozy mogą obejmować:
Przyczyny mukowiscydozy
Mukowiscydoza jest spowodowana zmianą lub mutacją w genie zwanym CFTR (transbłonowy regulator przewodnictwa mukowiscydozy). Białko w tym genie kontroluje przepływ soli i płynów do i z komórek. Jeśli gen CFTR nie działa prawidłowo, w organizmie gromadzi się lepki śluz.
Aby zachorować na mukowiscydozę, musisz odziedziczyć zmutowaną kopię genu od obojga rodziców . Znanych jest ponad 1700 mutacji genu CFTR. Dziewięćdziesiąt procent osób dotkniętych chorobą ma co najmniej jedną kopię mutacji F508del.
Jeśli odziedziczysz tylko jedną kopię, nie będziesz mieć żadnych objawów, ale będziesz nosicielem choroby. Oznacza to, że istnieje szansa, że możesz przekazać chorobę swoim dzieciom.
Około 10 milionów Amerykanów jest nosicielami CF. Za każdym razem, gdy dwoje nosicieli CF rodzi dziecko, istnieje 25% (1 na 4) szans, że ich dziecko urodzi się z CF.
Diagnostyka mukowiscydozy
Wczesna diagnoza oznacza wczesne leczenie i lepszy stan zdrowia w późniejszym życiu. W każdym stanie USA noworodki pod kątem mukowiscydozy przeprowadza się za pomocą jednego lub więcej z trzech testów:
Badanie krwi. Test ten sprawdza poziom immunoreaktywnego trypsynogenu (IRT). Osoby chore na mukowiscydozę mają jej wyższy poziom we krwi. W każdym stanie przeprowadza się co najmniej jedno badanie krwi w ramach badań przesiewowych noworodków.
Badanie DNA. To szuka mutacji w genie CFTR.
Test potu. Ten bezbolesny test mierzy zawartość soli (chlorku) w Twoim pocie. Jeśli Twoje wyniki są wyższe niż normalnie, sugeruje to CF.
Diagnozowanie mukowiscydozy obejmuje kilka etapów. Pełna ocena powinna obejmować badanie przesiewowe noworodka, badanie na zawartość chlorku w pocie, badanie genetyczne lub badanie nosicielstwa (DNA) oraz ocenę kliniczną w akredytowanym ośrodku opieki.
Większość osób chorych na mukowiscydozę to diagnozowana w wieku 2 lat. U niektórych osób, u których nie wykonano badań przy urodzeniu, mukowiscydozę diagnozuje się dopiero po osiągnięciu wieku dorosłego. Jeśli masz objawy mukowiscydozy, lekarz może zlecić Ci badanie DNA lub badanie potu.
Badanie na obecność chlorku w pocie to najpewniejsza metoda zdiagnozowania mukowiscydozy.
Jeśli badanie krwi Twojego dziecka wskazuje na mukowiscydozę, ale ma pośredni (niejednoznaczny ) badanie potu, lekarz może zdiagnozować u Twojego dziecka zespół metaboliczny związany z CFTR (CRMS). Perspektywy osoby z CRMS są niejasne, ale może być ona obarczona większym ryzykiem problemów z drogami oddechowymi, zatokami, układem rozrodczym, jelitami lub trzustką.
Jeśli test potu lub test genetyczny nie dają jednoznacznego wyniku, w zdiagnozowaniu mukowiscydozy mogą pomóc dwa inne testy:
Różnica potencjałów nosa (NPD). Polega na przepuszczeniu niewielkiego prądu elektrycznego przez błonę śluzową nosa (nabłonek). Na błonę śluzową nosa nakłada się różne roztwory i dokonuje się pomiaru prądu elektrycznego. Osoby z mukowiscydozą reagują na ten test zupełnie inaczej niż osoby bez mukowiscydozy.
Pomiar prądu jelitowego (ICM). Polega na bezbolesnej biopsji (badanie laboratoryjne próbki tkanki) tkanki odbytnicy w celu sprawdzenia funkcji CFTR komórek.
Chociaż badania krwi, DNA i potu są najpowszechniejszymi i najbardziej zaufanymi metodami diagnozowania mukowiscydozy, dodatkowe badania mogą pomóc w potwierdzeniu diagnozy. Mogą one obejmować:
Leczenie mukowiscydozy
Ponieważ mukowiscydoza jest chorobą złożoną, ośrodki opieki akredytowane przez CF Foundation przyjmują zespołowe podejście do leczenia tej choroby. Członkowie zespołu to pulmonolog, terapeuta oddechowy, pielęgniarka, pracownik socjalny, dietetyk i inni eksperci w zakresie CF, z którymi będziesz regularnie się spotykać podczas badań kontrolnych.
W centrum każdego zespołu opiekującego się CF znajduje się osoba chora na mukowiscydozę i jej rodzina. Będziesz odpowiedzialny za codzienną kombinację leków i innych terapii mających na celu oczyszczenie płuc ze śluzu, zapobieganie infekcjom i zapewnienie wsparcia żywieniowego, którego potrzebuje Twój organizm. Leczenie może obejmować:
Leki na mukowiscydozę
Lekarz może przepisać leki, które udrażniają drogi oddechowe, rozrzedzają śluz, zapobiegają infekcjom lub je leczą oraz pomóż swojemu organizmowi uzyskać składniki odżywcze z pożywienia. Należą do nich:
Antybiotyki. Mogą zapobiegać infekcjom płuc lub je leczyć, a także poprawiać ich pracę. Możesz je dostać w postaci tabletek, w inhalatorze lub nebulizatorze lub w zastrzyku. Możesz także otrzymać antybiotyki w ramach leczenia dożylnego, w szpitalu lub w domu.
Leki przeciwzapalne. Należą do nich ibuprofen i kortykosteroidy, takie jak prednizon.
Leki rozszerzające oskrzela. Wdychasz je do płuc przez inhalator lub nebulizator, który zamienia płynny lek w mgiełkę. Leki rozszerzające oskrzela rozluźniają i otwierają drogi oddechowe.
Rozrzedzacze śluzu. Pomogą Ci usunąć maź z dróg oddechowych, rozrzedzając śluz i pomagając usunąć go z płuc. Wdychasz je do płuc za pomocą inhalatora lub nebulizatora, który zamienia płynny lek w mgiełkę.
Suplementy zawierające enzymy trzustkowe. Aby zastąpić enzymy trawienne zablokowane przez gęsty śluz w trzustce, kapsułki należy połykać na początku każdego posiłku i większości przekąsek. Enzymy pomagają trawić jedzenie i wchłaniać składniki odżywcze. Można również przepisać suplementy wielowitaminowe w celu uzupełnienia niskiego ich poziomu spowodowanego problemami trawiennymi.
Reduktory wydzielania kwasu. Osoby chore na mukowiscydozę często cierpią na refluks żołądkowy, czyli cofanie się kwasu żołądkowego do przełyku. Tabletki takie jak inhibitory pompy protonowej i blokery H2 mogą zmniejszyć refluks żołądkowy i pomóc w lepszym działaniu enzymów trzustkowych.
Środki zmiękczające stolec. CF wpływa na układ trawienny i może powodować zaparcia lub cofanie się stolca, co może prowadzić do niedrożności jelit, co może być bardzo poważne. Dostępny bez recepty lek o nazwie glikol polietylenowy (sprzedawany pod markami MiraLAX, GoLYTELY i innych marek) może zapobiegać tym problemom lub je leczyć.
Specyficzne leki stosowane w leczeniu cukrzycy związanej z mukowiscydozą (CFRD) lub choroba wątroby. Twój zespół opiekuńczy może składać się ze specjalistów, którzy w razie potrzeby będą przepisywali i nadzorowali leki stosowane w leczeniu powikłań mukowiscydozy, takie jak insulinoterapia w przypadku CFRD.
Leki ukierunkowane na mutację genetyczną
Specjalne leki zwane modulatorami CFTR działają na podstawowy defekt białka CFTR. Leki te mogą pomóc w prawidłowym funkcjonowaniu białka CFTR, co może sprawić, że śluz w organizmie będzie cienki i śliski. Może to poprawić pracę płuc, pozbyć się kaszlu i pomóc w przybraniu na wadze.
Modulatory CFTR przyjmuje się w postaci tabletek, zwykle co 12 godzin. Są one skuteczne tylko u osób z pewnymi mutacjami CFTR, w tym F508del, które ma 90% osób chorych na mukowiscydozę. Obecnie dostępne są cztery modulatory CFTR, a kolejne są w fazie rozwoju:
Techniki oczyszczania dróg oddechowych (ACT)
Pomogą one rozpuścić gęsty, lepki śluz, dzięki czemu będzie można go usunąć z płuc poprzez kaszel lub sapanie (technika, której nauczy Cię terapeuta oddechowy). Codzienne oczyszczanie dróg oddechowych (zwykle co najmniej dwa razy dziennie) może pomóc w zmniejszeniu infekcji płuc i poprawie ich funkcji. Możesz spróbować:
Fizjoterapia klatki piersiowej (CPT) lub perkusja. Polega to na pukaniu lub klaskaniu w klatkę piersiową lub plecy w celu usunięcia śluzu z płuc. Ktoś inny zrobi to za Ciebie. Będziesz przyjmować różne pozycje, aby grawitacja mogła pomóc w odprowadzeniu śluzu z pięciu płatów płuc (drenaż postawy). Być może będziesz musiał kaszleć lub sapać, aby usunąć rozluźniony śluz z organizmu.
Oscylacje ściany klatki piersiowej o wysokiej częstotliwości (kamizelka). Polega to na noszeniu nadmuchiwanej kamizelki przymocowanej do maszyny. Urządzenie wykonuje fizykoterapię klatki piersiowej poprzez wibracje o wysokiej częstotliwości. Kamizelka wibruje klatkę piersiową, aby rozrzedzić i rozrzedzić śluz. Podczas przerw będziesz kaszleć lub sapać, aby usunąć śluz.
Dodatnie ciśnienie wydechowe (PEP) lub oscylujące PEP. Będziesz oddychać przez urządzenie podręczne, które umożliwia normalny wdech, ale podczas wydechu powoduje opór. Zmusi Cię to do mocniejszego wydechu, co spowoduje przedostanie się powietrza za śluz w drogach oddechowych i jego usunięcie. Czasami urządzenia powodują wibracje (oscylacje), aby pomóc w tym ruchu. Nazwy marek urządzenia to Flutter, Acapella i AerobikA.
Drenaż autogenny (AD). Aby to zrobić, wydychaj ciężko lub sapanie z różnymi prędkościami. To powoduje przeniesienie śluzu z mniejszych dróg oddechowych do centralnych dróg oddechowych i ułatwia jego wydostanie się na zewnątrz. Twój fizjoterapeuta CF może nauczyć Cię właściwej techniki.
Technika aktywnego cyklu oddychania (ACBT). Łączy to różne techniki oddychania, które pomagają usuwać śluz z płuc w trzech fazach. Pierwsza faza pomaga rozluźnić drogi oddechowe. Druga faza pomaga uzyskać powietrze za śluzem i usuwa śluz. Trzecia faza pomaga wypchnąć śluz z płuc.
Rehabilitacja pulmonologiczna
Twój lekarz może zalecić długoterminowy program poprawy czynności płuc i ogólnego stanu zdrowia. Rehabilitację pulmonologiczną można przeprowadzić w warunkach ambulatoryjnych lub podczas pobytu w szpitalu z powodu infekcji płuc. Regularne wizyty w klinice w ośrodkach opieki akredytowanych przez CF Foundation obejmują wiele elementów rehabilitacji pulmonologicznej. Należą do nich:
Zabiegi chirurgiczne w leczeniu mukowiscydozy
CF wpływa na wiele części ciała. Lekarz może zalecić operację w celu leczenia niektórych powikłań mukowiscydozy. Jak każda operacja, operacje CF niosą ze sobą ryzyko powikłań, w tym zakażeń szpitalnych, krwawień, problemów z oddychaniem oraz (w przypadku operacji przeszczepiania) odrzucenia i infekcji narządu. Operacje mogą obejmować:
Operacja nosa i zatok. Ta procedura umożliwia usunięcie polipów (narośli) nosa utrudniających oddychanie. W celu leczenia częstych napadów zapalenia zatok można wykonać operację zatok.
Umieszczenie zgłębnika. Nawet przy użyciu enzymów trzustkowych mukowiscydoza zakłóca trawienie i wchłanianie składników odżywczych z pożywienia. Może to utrudniać przyrost lub utrzymanie wagi. Zgłębnik do karmienia może pomóc w dostarczeniu dodatkowego pożywienia i kalorii poprzez płynny suplement przepisany przez zespół opiekuńczy. Rurkę można wszczepić chirurgicznie w brzuch i nie będzie ona uniemożliwiać jedzenia przez usta.
Operacja jelit. Operacja może pomóc w usunięciu blokady w jelitach. Jeśli odcinek jelita zagiął się w pobliskim odcinku (wgłobienie), może również wymagać naprawy chirurgicznej.
Przeszczep płuc. Jeśli czynność płuc poważnie się pogorszyła, występują zagrażające życiu powikłania płucne lub antybiotyki przestały działać w przypadku infekcji płuc, możesz kwalifikować się do przeszczepu płuc. Jeśli masz mukowiscydozę, należy wymienić oba płuca (przeszczep obu płuc). Nie będziesz mieć mukowiscydozy w nowych płucach; jednakże inne powikłania mukowiscydozy, takie jak infekcje zatok, cukrzyca i choroby trzustki, mogą nadal wystąpić po przeszczepie płuc.
Przeszczep wątroby. W przypadku ciężkiej choroby wątroby związanej z mukowiscydozą, takiej jak marskość wątroby, może być zalecany przeszczep wątroby. U niektórych osób przeszczep wątroby można połączyć z przeszczepem płuc lub trzustki.
Inne metody leczenia mukowiscydozy
Nieoperacyjne terapie mukowiscydozy mogą obejmować:
Terapię tlenową. Jeśli poziom tlenu we krwi spadnie, lekarz może zalecić oddychanie czystym tlenem, aby zapobiec wysokiemu ciśnieniu krwi w płucach (nadciśnieniu płucnemu).
Wentylacja nieinwazyjna. W tej metodzie wykorzystuje się maskę na nos lub usta, aby zapewnić dodatnie ciśnienie w drogach oddechowych i płucach podczas wdechu. Zwykle stosuje się ją podczas snu, często w połączeniu z terapią tlenową. Nieinwazyjna wentylacja może zmniejszyć pracę oddechową i pomóc w oczyszczeniu dróg oddechowych.
Zgłębnik nosowo-żołądkowy (NG). Rurka NG to rodzaj tymczasowej rurki do karmienia, która polega na założeniu cienkiej rurki elastyczną rurkę do nosa, do gardła i do żołądka. Zgłębnik NG jest najmniej inwazyjnym rodzajem zgłębnika, ponieważ jego założenie nie wymaga nacięcia chirurgicznego. Rurkę można zakładać każdej nocy i wyjmować rano lub pozostawić na miejscu na kilka dni.
Terapie żywieniowe w leczeniu mukowiscydozy
Mukowiscydoza wpływa na układ trawienny na wiele sposobów. Może utrudniać wzrost lub przyrost masy ciała, powodować zaparcia lub niedrożność jelit, powodować refluks żołądkowy (zgagę), prowadzić do złego odżywiania i innych powikłań. Twój zespół opiekujący się chorymi na CF dokona przeglądu Twojej diety, a także wszelkich suplementów i leków, których możesz potrzebować, aby wspomóc zdrowie układu trawiennego. Oprócz przyjmowania tych suplementów i leków możesz zostać poproszony o:
Jedz dietę wysokokaloryczną i bogatą w tłuszcze. Szacuje się, że zapotrzebowanie energetyczne (kaloryczne) osób chorych na mukowiscydozę jest półtora do dwóch razy wyższe w porównaniu z osobami bez mukowiscydozy. Ponieważ CF utrudnia wchłanianie tłuszczu, lekarze zazwyczaj zalecają, aby 40% całkowitej liczby kalorii pochodziło z tłuszczu. Osoby chore na mukowiscydozę przyjmujące leki będące modulatorami CFTR zazwyczaj nie potrzebują wyższych kalorii, ponieważ leki te pomagają w prawidłowym działaniu genu CFTR. Aby lek został wchłonięty, muszą jednak przyjmować leki z wysokotłuszczową przekąską.
Przestrzegaj diety bogatej w sól. Sól pomaga utrzymać właściwą równowagę płynów (wody) w organizmie. Pomaga także w kurczeniu się mięśni. Niedostateczna ilość soli może zakłócać wzrost, zmniejszać apetyt i powodować problemy, takie jak ból brzucha, osłabienie, skurcze mięśni, nudności i ból głowy. Osoby chore na mukowiscydozę tracą dużo soli z potem, dlatego ważne jest, aby jeść więcej słonych potraw, szczególnie podczas gorącej i wilgotnej pogody lub po ćwiczeniach.
Powikłania mukowiscydozy
Mukowiscydoza może powodować szereg problemów z oddychaniem. Oprócz pogorszenia czynności płuc powikłania te obejmują:
rozstrzenie oskrzeli. Częste infekcje i stany zapalne płuc stopniowo osłabiają ściany dróg oddechowych. Może to spowodować ich poszerzenie, zwiotczenie i blizny. Ten stan nazywa się rozstrzeniami oskrzeli i może ostatecznie prowadzić do niewydolności oddechowej.
Krwioplucie. Jeśli rozstrzenie oskrzeli (uszkodzenie dróg oddechowych) wystąpi w pobliżu naczyń krwionośnych w płucach i u pacjenta występuje infekcja, może to prowadzić do odkrztuszania krwi (krwioplucie). Chociaż zwykle obejmuje tylko niewielką ilość krwi, może zagrażać życiu.
Odma opłucnowa. Jeśli powietrze przedostanie się do przestrzeni oddzielającej płuca od ściany klatki piersiowej, może spowodować zapadnięcie się części lub całego płuca. Nazywa się to odmą opłucnową i występuje częściej u dorosłych chorych na mukowiscydozę. Odma opłucnowa często przypomina uczucie bulgotania i może powodować nagły ból w klatce piersiowej i duszność.
Przewlekłe infekcje. Gęsty śluz w płucach i zatokach tworzy idealne środowisko do rozwoju bakterii i grzybów. Osoby chore na mukowiscydozę często mogą cierpieć na infekcje płuc, zapalenie oskrzeli lub zapalenie płuc. Możesz zostać zarażony bakteriami opornymi na antybiotyki i trudnymi do wyleczenia.
Ostre zaostrzenia. U osób chorych na mukowiscydozę może wystąpić pogorszenie objawów ze strony układu oddechowego, np. kaszel z większą ilością śluzu i duszność. Nazywa się to ostrym zaostrzeniem i wymaga leczenia antybiotykami w szpitalu lub w domu. Podczas zaostrzeń często występuje utrata masy ciała i niższy poziom energii.
Niewydolność oddechowa. Niewydolność oddechowa jest najczęstszą przyczyną zgonów z powodu mukowiscydozy. Z biegiem czasu choroba może tak bardzo uszkodzić tkankę płuc, że przestaje ona działać. Czynność płuc stopniowo się pogarsza, aż stan zagraża życiu. Jeśli czynność płuc ulegnie pogorszeniu do pewnego poziomu, zespół opieki nad CF może porozmawiać z Tobą o możliwości przeszczepienia płuc, który może uratować życie.
Płuca nie są jedynymi części ciała, powodując uszkodzenia CF. CF wpływa również na następujące narządy:
Trzustka. Gęsty śluz powodowany przez mukowiscydozę blokuje kanały w trzustce. Dzięki temu białka rozkładające żywność, zwane enzymami trawiennymi, nie dostaną się do jelit. W rezultacie organizm ma trudności z dostarczeniem potrzebnych składników odżywczych. Z biegiem czasu może to również prowadzić do cukrzycy związanej z mukowiscydozą.
Wątroba. Jeśli przewody odprowadzające żółć ulegną zatkaniu, wątroba ulega zapaleniu. Może to prowadzić do poważnych blizn zwanych marskością wątroby.
Jelito cienkie. Ponieważ trawienie wysokokwasowych pokarmów pochodzących z żołądka może być trudne, błona śluzowa jelita cienkiego może się zużywać.
Jelito grube. Gęsty płyn w żołądku może sprawić, że stolec będzie większy i trudniejszy do wydalenia. Może to prowadzić do zatorów. W niektórych przypadkach jelito może również zacząć się zwijać jak akordeon, co jest stanem zwanym wgłobieniem. Osoby chore na mukowiscydozę są również pięć do dziesięciu razy bardziej narażone na rozwój raka jelita grubego niż populacja ogólna.
Pęcherz. Przewlekły lub długotrwały kaszel osłabia mięśnie pęcherza. Możesz cierpieć na wysiłkowe nietrzymanie moczu przy CF. Oznacza to, że podczas kaszlu, kichania, śmiechu lub podnoszenia czegoś wydziela się niewielka ilość moczu. Chociaż częściej występuje u kobiet, może występować również u mężczyzn.
Nerki. U niektórych osób chorych na mukowiscydozę powstają kamienie nerkowe. Te małe, twarde skupiska minerałów mogą powodować nudności, wymioty i ból. Jeśli ich nie leczysz, możesz dostać infekcji nerek.
Narządy rozrodcze. CF wpływa na płodność u mężczyzn i kobiet. Większość mężczyzn (98%) chorych na mukowiscydozę rodzi się bez nasieniowodów, czyli rurek transportujących plemniki do nasienia. Skutkuje to niepłodnością. Kobiety chore na mukowiscydozę mają bardzo gęsty śluz szyjkowy, który może utrudniać plemnikowi zapłodnienie komórki jajowej. Nieregularna owulacja spowodowana złym odżywianiem może również wydłużyć czas zajścia w ciążę.
Inne części ciała. CF może również prowadzić do osłabienia mięśni i przerzedzania kości (osteoporozy). Ponieważ CF zaburza równowagę minerałów we krwi, może również powodować niskie ciśnienie krwi, zmęczenie, szybkie bicie serca i ogólne uczucie osłabienia.
Dodatkowe badania przesiewowe w kierunku mukowiscydozy
U osób chorych na mukowiscydozę występuje większe ryzyko rozwoju niektórych innych chorób, w tym mukowiscydozy- związaną z cukrzycą (CFRD), rakiem jelita grubego i osteoporozą. Wczesne wykrycie jest ważne w leczeniu tych schorzeń. Twój zespół opieki nad chorymi na CF może zalecić takie badania przesiewowe, jak te:
Doustny test tolerancji glukozy. Cukrzyca związana z mukowiscydozą (CFRD) jest jednym z najczęstszych powikłań mukowiscydozy u dorosłych. Jeśli masz mukowiscydozę, prawdopodobnie będziesz co roku poddawany testowi na CFRD, począwszy od 10. roku życia, za pomocą doustnego testu tolerancji glukozy (OGTT). OGTT to najlepszy sposób na zdiagnozowanie CFRD i zwykle wykonuje się go rano, po 8-godzinnym poście. Zostaniesz poproszony o wypicie „napoju glukozowego”, a następnie w różnych momentach zostanie zmierzony poziom glukozy (cukru) we krwi.
Kolonoskopia. Ryzyko raka jelita grubego u dorosłych chorych na mukowiscydozę jest od pięciu do dziesięciu razy większe niż w populacji ogólnej, a nawet wyższe (20 razy) u osób chorych na mukowiscydozę, które otrzymują przeszczep płuc lub innego narządu litego. Ze względu na to ryzyko zaleca się, aby osoby chore na mukowiscydozę rozpoczynały badania przesiewowe w kierunku raka jelita grubego za pomocą kolonoskopii w wieku 40 lat (30 lat w przypadku przeszczepu narządu litego).
Badanie absorpcjometrii rentgenowskiej o podwójnej energii (DEXA). Osoby chore na mukowiscydozę są narażone na ryzyko wystąpienia dwóch powszechnych chorób kości: osteoporozy i osteopenii. Te warunki mogą sprawić, że kości będą słabe i łamliwe. Twój zespół opiekujący się chorymi na CF będzie monitorował Twój wzrost poprzez wzrost i wagę, będzie śledził Twój rozwój w okresie dojrzewania i sprawdza poziom witaminy D we krwi. Zaleca się, aby osoby chore na mukowiscydozę wykonały badanie DEXA przed ukończeniem 18. roku życia i powtarzały je co 1–5 lat. Skan DEXA to rodzaj prześwietlenia rentgenowskiego, które sprawdza grubość kości.
Na wynos
Cystic zwłóknienie (CF) to choroba genetyczna atakująca płuca, trzustkę i inne narządy. Chociaż mukowiscydoza jest poważną chorobą wymagającą codziennej opieki, istnieje wiele sposobów jej leczenia, a na przestrzeni lat nastąpiła ogromna poprawa w zakresie tych metod leczenia. Osoby chore na mukowiscydozę mogą teraz spodziewać się znacznie dłuższego życia niż osoby, które chorowały w przeszłości.
Często zadawane pytania dotyczące mukowiscydozy
Jaka jest średnia długość życia osoby chorej na mukowiscydozę?
Osoby chore na mukowiscydozę nadal żyją dłużej i zdrowiej. Rejestr pacjentów Fundacji Mukowiscydozy gromadzi dane od pacjentów, którzy otrzymują opiekę w zakresie mukowiscydozy w ośrodkach opieki akredytowanych przez CF Foundation i zgodzili się na udostępnienie informacji o swoim stanie zdrowia. Na podstawie danych z Rejestru 2022 przewiduje się, że średnia długość życia osób chorych na mukowiscydozę urodzonych w latach 2018–2022 wyniesie 56 lat. Dane z Rejestru za 2021 r. pokazują, że przewiduje się, że połowa dzieci urodzonych w 2021 r. dożyje 65. roku życia lub więcej. Badanie oparte na badaniach klinicznych osób chorych na mukowiscydozę przyjmujących nowszy lek będący modulatorem CFTR w postaci potrójnej kombinacji przewidywało możliwą długość życia przekraczającą 71 lat.
Czy osoby chore na mukowiscydozę mogą prowadzić normalne życie?
Większość osób chorych na mukowiscydozę prowadzi normalne życie codzienne, co stanowi wyzwanie dostosowywania codziennych leków, terapii oczyszczającej drogi oddechowe oraz innych metod leczenia i leków. Dzieci chore na mukowiscydozę chodzą do szkoły, mają przyjaciół, mają hobby, mogą ćwiczyć i uprawiać sport. Wiele osób idzie na studia, wychodzi za mąż i zakłada własne rodziny.
Co się stanie, jeśli nie będziesz leczyć mukowiscydozy?
U osób chorych na mukowiscydozę występuje gęsty, lepki śluz, który blokuje drogi oddechowe w płucach, co utrudnia im oddychanie i ułatwia zarażenie się infekcjami. Leczenie mukowiscydozy obejmuje leki rozrzedzające śluz i zwalczające infekcje oraz terapie usuwające śluz z dróg oddechowych. CF wpływa również na trawienie, co utrudnia wchłanianie składników odżywczych z pożywienia. Są leki, które mogą w tym pomóc.
Jeśli osoba chora na mukowiscydozę nie leczy tych objawów, prawdopodobnie będzie miała częste infekcje płuc, trudności w oddychaniu i długotrwałe uszkodzenie płuc. Mogą stać się niedożywieni z powodu braku składników odżywczych i stracić na wadze, co również utrudnia walkę z infekcjami płuc. Bez leczenia mukowiscydoza może prowadzić do niewydolności oddechowej, niedrożności jelit, niewydolności narządów i śmierci.
W jakim wieku można rozpoznać mukowiscydozę?
Każdy stan w USA bada noworodki pod kątem mukowiscydozy. Badania przesiewowe noworodków przeprowadza się w pierwszych dniach życia dziecka, wykorzystując jedynie kilka kropli krwi z pięty. Chociaż u większości osób mukowiscydozę diagnozuje się w wieku 2 lat, u niektórych osób diagnozuje się ją u dorosłych.
Wysłano : 2024-08-26 09:03
Czytaj więcej

- Śmierć, poważne zachorowania zgłaszane w 87 procentach w przypadku choroby jednokomorowej
- FDA zatwierdza Icotyde w leczeniu łuszczycy plackowatej o nasileniu umiarkowanym do ciężkiego
- Twój futrzany współlokator może mieć wpływ na powietrze, którym oddychasz
- Novo Nordisk rozszerza dostęp pacjentów z USA do leków zawierających semaglutyd zatwierdzonych przez FDA za pośrednictwem firmy Him & Hers w odpowiedzi na zmianę w ich amerykańskim modelu biznesowym GLP-1
- Nowa szczepionka na boreliozę wykazuje dobre wyniki w badaniach
- Firma AbbVie ogłasza pozytywne górne wyniki badania I fazy z wielokrotnym rosnącym dawkowaniem ABBV-295, długo działającego analogu amyliny, u dorosłych
Zastrzeżenie
Dołożono wszelkich starań, aby informacje dostarczane przez Drugslib.com były dokładne i aktualne -data i kompletność, ale nie udziela się na to żadnej gwarancji. Informacje o lekach zawarte w niniejszym dokumencie mogą mieć charakter wrażliwy na czas. Informacje na stronie Drugslib.com zostały zebrane do użytku przez pracowników służby zdrowia i konsumentów w Stanach Zjednoczonych, dlatego też Drugslib.com nie gwarantuje, że użycie poza Stanami Zjednoczonymi jest właściwe, chyba że wyraźnie wskazano inaczej. Informacje o lekach na Drugslib.com nie promują leków, nie diagnozują pacjentów ani nie zalecają terapii. Informacje o lekach na Drugslib.com to źródło informacji zaprojektowane, aby pomóc licencjonowanym pracownikom służby zdrowia w opiece nad pacjentami i/lub służyć konsumentom traktującym tę usługę jako uzupełnienie, a nie substytut wiedzy specjalistycznej, umiejętności, wiedzy i oceny personelu medycznego praktycy.
Brak ostrzeżenia dotyczącego danego leku lub kombinacji leków w żadnym wypadku nie powinien być interpretowany jako wskazanie, że lek lub kombinacja leków jest bezpieczna, skuteczna lub odpowiednia dla danego pacjenta. Drugslib.com nie ponosi żadnej odpowiedzialności za jakikolwiek aspekt opieki zdrowotnej zarządzanej przy pomocy informacji udostępnianych przez Drugslib.com. Informacje zawarte w niniejszym dokumencie nie obejmują wszystkich możliwych zastosowań, wskazówek, środków ostrożności, ostrzeżeń, interakcji leków, reakcji alergicznych lub skutków ubocznych. Jeśli masz pytania dotyczące przyjmowanych leków, skontaktuj się ze swoim lekarzem, pielęgniarką lub farmaceutą.
Popularne słowa kluczowe
- metformin obat apa
- alahan panjang
- glimepiride obat apa
- takikardia adalah
- erau ernie
- pradiabetes
- besar88
- atrofi adalah
- kutu anjing
- trakeostomi
- mayzent pi
- enbrel auto injector not working
- enbrel interactions
- lenvima life expectancy
- leqvio pi
- what is lenvima
- lenvima pi
- empagliflozin-linagliptin
- encourage foundation for enbrel
- qulipta drug interactions

