Кістозний фіброз
Що таке муковісцидоз?
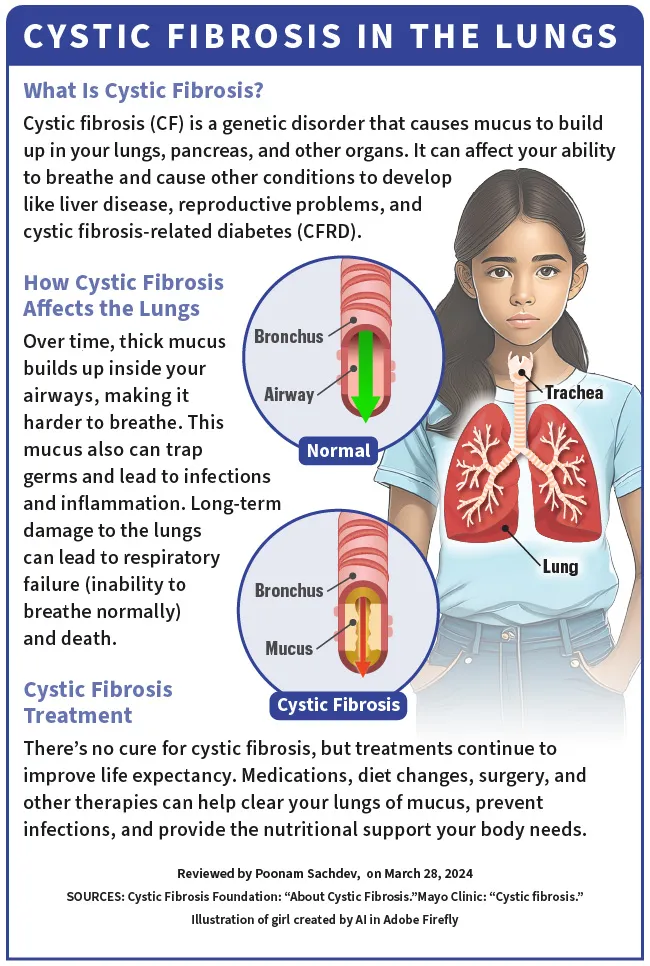
Кістозний фіброз (МВ) є генетичним розладом, тобто ви отримуєте його від своїх батьків при народженні. Це впливає на ваші легені, підшлункову залозу та інші органи. МВ змінює спосіб переміщення хлориду (солі) через клітини вашого тіла. Це призводить до того, що слиз (який має бути тонким і слизьким) у різних органах стає густим і липким.
З часом цей густий слиз накопичується в дихальних шляхах, ускладнюючи дихання . Слиз затримує мікроби і призводить до інфекцій і запалень. Це також може спричинити серйозне довгострокове пошкодження легенів і призвести до дихальної недостатності (нездатності нормально дихати) і смерті.
У підшлунковій залозі густий слиз, спричинений CF, перешкоджає вивільненню травних ферментів під час їжі. Це призводить до недоїдання і поганого росту. МВ також може спричинити захворювання печінки, репродуктивні проблеми та діабет, пов’язаний з кістозним фіброзом (CFRD).
Понад 40 000 людей у США живуть із МВ. Лікарі щороку діагностують близько 1000 нових випадків. Сьогодні більше половини населення, хворого на муковісцидоз, становить 18 років і старше, а нові методи лікування подовжили тривалість життя на десятиліття.
Симптоми муковісцидозу
Люди з муковісцидозом можуть мати такі симптоми, як:
Атиповий муковісцидоз
Існує також форма МВ, яка називається «атиповий муковісцидоз». Це більш легкий тип і може вражати лише один орган. Симптоми зазвичай проявляються набагато пізніше в житті, ніж у людей із типовим CF. На відміну від муковісцидозу, не існує стандартного визначення атипового муковісцидозу. Симптоми атипового МВ можуть включати:
Причини муковісцидозу
Муковісцидоз спричинений зміною або мутацією в гені під назвою CFTR (трансмембранний регулятор провідності кістозного фіброзу). Білок у цьому гені контролює потік солі та рідини в клітини та з них. Якщо ген CFTR не працює належним чином, у вашому тілі накопичується липкий слиз.
Щоб захворіти на CF, ви повинні успадкувати мутовану копію гена від обох батьків. . Відомо понад 1700 мутацій гена CFTR. Дев’яносто відсотків постраждалих мають принаймні одну копію мутації F508del.
Якщо ви успадкуєте лише одну копію, у вас не буде жодних симптомів, але ви будете носієм хвороби. Це означає, що ви можете передати його своїм дітям.
Близько 10 мільйонів американців є носіями CF. Кожного разу, коли у двох носіїв CF народжується дитина, існує 25% (1 із 4) шансів, що їх дитина народиться з CF.
Діагностика муковісцидозу
Рання діагностика означає раннє лікування та покращення здоров’я в подальшому житті. У кожному штаті США перевіряють новонароджених на муковісцидоз за допомогою одного або кількох із цих трьох тестів:
Аналіз крові. Цей тест перевіряє рівні імунореактивного трипсиногену (IRT). Люди з CF мають більш високий рівень його в крові. Кожен штат виконує принаймні один аналіз крові для скринінгу новонароджених.
Тест ДНК. Це шукає мутації в гені CFTR.
Тест поту. Цей безболісний тест визначає вміст солі (хлориду) у вашому поті. Якщо ваші результати вищі за норму, це свідчить про CF.
Діагностика МВ включає кілька етапів. Повне обстеження має включати скринінг новонароджених, тест на хлорид поту, генетичний тест або тест на носійство (ДНК) і клінічне обстеження в акредитованому центрі лікування.
Більшість людей із МВ є діагностовано у віці 2 років. Деяким людям, які не проходили тестування при народженні, не діагностують муковісцидоз, доки вони не стануть дорослими. Ваш лікар може призначити вам аналізи ДНК або поту, якщо у вас є симптоми МВ.
Тест на вміст хлориду поту є найнадійнішим способом діагностики МВ.
Якщо аналіз крові вашої дитини вказує на муковісцидоз, але має проміжний (непереконливий) ) потовиділення, лікар може діагностувати у вашої дитини метаболічний синдром, пов’язаний з CFTR (CRMS). Перспективи людини з CRMS неясні, але вони можуть мати вищий ризик проблем із дихальними шляхами, пазухами носа, репродуктивною системою, кишечником або підшлунковою залозою.
Якщо тест на піт або генетичний тест не дав остаточних результатів, два інших тести можуть допомогти діагностувати муковісцидоз:
Носова різниця потенціалів (РНП). Це передбачає проходження невеликого електричного струму через слизову оболонку носа (епітелій). На слизову носа наносять різні розчини та вимірюють електричний струм. Люди з муковісцидозом реагують на цей тест зовсім інакше, ніж люди без муковісцидозу.
Вимірювання кишкового струму (ICM). Воно передбачає безболісну біопсію (лабораторне дослідження зразка тканини) тканини прямої кишки для перевірки функції CFTR клітин.
Хоча аналізи крові, ДНК і поту є найпоширенішими та надійними методами діагностики МВ, додаткові тести можуть допомогти підтвердити діагноз. Вони можуть включати:
Лікування муковісцидозу
Оскільки муковісцидоз є складним захворюванням, центри, акредитовані Фундацією МВ, використовують командний підхід до лікування. Члени команди включають пульмонолога, респіраторного терапевта, медсестру, соціального працівника, дієтолога та інших спеціалістів із МВ, яких ви регулярно відвідуєте під час оглядів.
У центрі кожної бригади з лікування МВ є людину з МВ та її родину. Ви відповідатимете за щоденну комбінацію ліків та інших методів лікування, щоб очистити легені від слизу, запобігти інфекціям і забезпечити поживну підтримку, яка потрібна вашому організму. Лікування може включати:
Ліки від муковісцидозу
Ваш лікар може призначити вам ліки для відкриття дихальних шляхів, розрідження слизу, запобігання або лікування інфекцій та допомогти організму отримати поживні речовини з їжі. До них належать:
Антибіотики. Вони можуть запобігти або лікувати легеневі інфекції та допомогти вашим легеням працювати краще. Ви можете отримати їх у вигляді таблеток, в інгаляторі чи небулайзері або через укол. Ви також можете отримати антибіотики як внутрішньовенне лікування в лікарні або вдома.
Протизапальні ліки. Сюди входять ібупрофен і кортикостероїди, наприклад преднізон.
Бронходилататори. Ви будете вдихати їх у легені через інгалятор або небулайзер, який перетворює рідкі ліки на туман. Бронходилататори розслаблюють і відкривають дихальні шляхи.
Розріджувачі слизу. Вони допоможуть вам вивести слиз із дихальних шляхів, розріджуючи слиз і допомагаючи відкашлювати його з легенів. Ви будете вдихати їх у свої легені через інгалятор або небулайзер, який перетворює рідкі ліки на туман.
Добавки ферментів підшлункової залози. Щоб замінити травні ферменти, які блокуються густим слизом у підшлунковій залозі, ви ковтатимете ці капсули на початку кожного прийому їжі та більшості перекусів. Ферменти допоможуть вам переварити їжу та засвоїти поживні речовини. Вам також можуть призначити мультивітамінні добавки, щоб компенсувати низький рівень, спричинений проблемами травлення.
Зменшувачі кислотності. У людей із муковісцидозом часто спостерігається кислотний рефлюкс, коли кислота в шлунку накопичується. в стравохід. Такі таблетки, як інгібітори протонної помпи та блокатори Н2, можуть зменшити кислотний рефлюкс і допомогти ферментам підшлункової залози працювати краще.
Пом'якшувачі стільця. Міковісцидоз впливає на травну систему та може спричинити запор або посилення стільця та спричинити кишкову непрохідність, яка може бути дуже серйозною. Безрецептурний препарат під назвою поліетиленгліколь (продається як MiraLAX, GoLYTELY та інші бренди) може запобігти або вилікувати ці проблеми.
Спеціальні препарати для діабету, пов’язаного з кістозним фіброзом (CFRD) або хвороби печінки. Ваша команда з догляду може включати фахівців, які за потреби призначатимуть і контролюватимуть лікування ускладнень МВ, наприклад інсулінотерапію для ХФР.
Ліки, націлені на генетичну мутацію
Спеціальні ліки, які називаються модуляторами CFTR, націлені на основний дефект білка CFTR. Ці препарати можуть допомогти білку CFTR функціонувати належним чином, що може зробити слиз у вашому тілі рідким і слизьким. Це може покращити роботу ваших легенів, позбутися кашлю та допомогти вам набрати вагу.
Модулятори CFTR приймають у формі таблеток, як правило, кожні 12 годин. Вони ефективні лише для людей з певними мутаціями CFTR, включаючи F508del, який є у 90% людей з CF. Наразі доступно чотири модулятори CFTR, і ще розробляються:
Методики очищення дихальних шляхів (ACT)
Це може допомогти розпушити густий, липкий слиз, щоб його можна було очистити з ваших легенів кашлем або пханням (техніка, якій вас навчить респіратор). Щоденне очищення дихальних шляхів (зазвичай принаймні двічі на день) може допомогти зменшити легеневі інфекції та покращити функцію легенів. Ви можете спробувати:
фізіотерапію грудної клітини (CPT) або перкусію. Це передбачає постукування або поплескування по грудях або спині, щоб очистити слиз із легенів. Хтось інший робить це за вас. Ви будете займати різні позиції, щоб сила тяжіння могла допомогти вивести слиз із п’яти часток ваших легенів (постуральний дренаж). Можливо, вам знадобиться кашляти або хрипіти, щоб очистити тіло від слизу.
Високочастотне коливання стінки грудної клітини (жилет). Це передбачає носіння надувного жилета, який прикріплено до машини. Апарат виконує фізіотерапію грудної клітини за допомогою вібрації на високій частоті. Жилет вібрує грудну клітку, щоб послабити та розрідити слиз. Під час пауз ви кашляєте або пхкаєте, щоб видалити слиз.
Позитивний тиск видиху (ПДК) або коливальний ПДК. Ви будете дихати через портативний пристрій, який дозволяє нормально вдихати, але створює опір під час видиху. Це змусить вас дихати сильніше, через що повітря потрапляє за слиз у дихальні шляхи та виводить його назовні. Іноді пристрої викликають вібрацію (коливання), щоб полегшити цей рух. Торгові марки пристрою включають Flutter, Acapella та AerobikA.
Аутогенний дренаж (АД). Для цього ви дихаєте важко або хрипко з різною швидкістю. Це переміщує слиз із дрібних дихальних шляхів до центральних дихальних шляхів і полегшує його вихід. Ваш фізіотерапевт може навчити вас правильній техніці.
Техніка активного циклу дихання (ACBT). Ця поєднує різні техніки дихання, які допомагають очистити слиз із легенів у три фази. Перша фаза допомагає розслабити дихальні шляхи. Друга фаза допомагає вам отримати повітря позаду слизу та очищає слиз. Третя фаза допомагає вивести слиз із легенів.
Легенева реабілітація
Ваш лікар може запропонувати довгострокову програму для покращення функції легенів і загального стану здоров’я. Легеневу реабілітацію можна проводити амбулаторно або під час перебування в лікарні з приводу легеневої інфекції. Багато частин легеневої реабілітації включені в регулярні відвідування клінік в центрах, акредитованих CF Foundation. До них належать:
Хірургічні операції при муковісцидозі
МВ уражає багато частин тіла. Ваш лікар може порекомендувати хірургічне втручання для лікування певних ускладнень CF. Як і будь-яке хірургічне втручання, операції з приводу муковісцидозу пов’язані з ризиком ускладнень, включаючи внутрішньолікарняні інфекції, кровотечі, респіраторні проблеми та (під час операцій з трансплантації) відторгнення органів та інфекції. Операції можуть включати:
Хірургія носа та пазух. Ця процедура може видалити носові поліпи (нарости), які перешкоджають диханню. Щоб лікувати часті напади синуситу, можна провести операцію на носових пазухах.
Розміщення зонда для годування. Навіть із застосуванням ферментів підшлункової залози МВ заважає травленню та засвоєнню поживних речовин із їжі. Це може ускладнити набір або підтримку ваги. Зонд для годування може допомогти забезпечити додаткове харчування та калорії через рідку добавку, яку призначає ваша команда догляду. Трубку можна хірургічно імплантувати в черевну порожнину, і вона не завадить вам їсти ротом.
Хірургія кишечника. Хірургічне втручання може допомогти усунути закупорку кишечника. Якщо сегмент кишечника згорнувся всередині сусіднього відділу (інвагінація), також може знадобитися хірургічне відновлення.
Трансплантація легені. Якщо ваша легенева функція серйозно погіршилася, у вас є легеневі ускладнення, що загрожують життю, або антибіотики перестали діяти на легеневі інфекції, ви можете бути кандидатом на трансплантацію легень. Якщо у вас МВ, потрібно замінити обидві легені (трансплантація двох легень). У ваших нових легенях не буде CF; однак інші ускладнення МВ, такі як інфекції пазух носа, діабет і захворювання підшлункової залози, можуть виникнути після трансплантації легенів.
Трансплантація печінки. При важких захворюваннях печінки, пов’язаних із CF, наприклад цирозі, може бути рекомендована трансплантація печінки. У деяких людей трансплантацію печінки можна поєднати з трансплантацією легень або підшлункової залози.
Інші методи лікування муковісцидозу
Нехірургічна терапія МВ може включати:
Кисневу терапію. Якщо рівень кисню в крові знижується, лікар може порекомендувати вам дихати чистим киснем, щоб запобігти високому кров’яному тиску в легенях (легенева гіпертензія).
Неінвазивна вентиляція. У цьому методі використовується маска для носа чи рота, щоб забезпечити позитивний тиск у дихальних шляхах і легенях під час вдиху. Зазвичай його використовують під час сну, часто в поєднанні з кисневою терапією. Неінвазивна вентиляція може зменшити роботу дихання та допомогти звільнити дихальні шляхи.
Назогастральний зонд (NG). Зонд NG – це тип тимчасової зонди для годування, яка включає введення тонкого , гнучку трубку в ніс, у горло та в шлунок. Зонд NG є найменш інвазивним типом зонда для годування, оскільки для його введення не потрібен хірургічний розріз. Трубку можна вставляти щовечора та виймати вранці або залишати на місці на кілька днів.
Харчова терапія муковісцидозу
Кістозний фіброз впливає на травну систему різними способами. Це може ускладнити ріст або набір ваги, викликати запор або закупорку кишечника, викликати кислотний рефлюкс (печію), призвести до поганого харчування та інших ускладнень. Ваша команда з лікування МВ перегляне вашу дієту разом із будь-якими добавками чи ліками, які можуть знадобитися для підтримки здоров’я травної системи. Окрім прийому цих добавок і ліків, вас можуть попросити:
Дотримуйтеся висококалорійної дієти з високим вмістом жиру. Енергетичні (калорійні) потреби людей із МВ у півтора-два рази вищі, ніж у людей без МВ. Оскільки CF ускладнює засвоєння жиру, лікарі зазвичай радять, щоб 40% загальної кількості калорій надходили з жиру. Люди з CF, які приймають модулятори CFTR, зазвичай не потребують вищих калорій, оскільки ці препарати допомагають гену CF працювати належним чином. Але їм потрібно приймати ліки разом із закускою з високим вмістом жиру, щоб препарат засвоївся.
Дотримуйтеся дієти з високим вмістом солі. Сіль допомагає підтримувати правильний баланс рідини (води) у вашому тілі. Це також сприяє скороченню м’язів. Нестача солі може заважати росту, знижувати апетит і викликати такі проблеми, як біль у шлунку, слабкість, м’язові судоми, нудота та головний біль. Люди з муковісцидозом втрачають багато солі з потом, тому важливо їсти більше солоної їжі, особливо в жарку вологу погоду або після фізичних вправ.
Ускладнення муковісцидозу
Кістозний фіброз може спричинити низку респіраторних (дихальних) проблем. Окрім зниження функції легенів, ці ускладнення включають:
Бронхоектази. Часті легеневі інфекції та запалення поступово послаблюють стінки дихальних шляхів. Це може спричинити їх розширення, провисання та утворення рубців. Такий стан називається бронхоектазом, який з часом може призвести до дихальної недостатності.
Кровохаркання. Якщо бронхоектатична хвороба (пошкодження дихальних шляхів) виникає поблизу кровоносних судин у легенях і у вас є інфекція, це може призвести до виділення крові (кровохаркання). Хоча це зазвичай включає лише невелику кількість крові, це може бути небезпечним для життя.
Пневмоторакс. Якщо повітря потрапляє в простір, який відділяє легені від грудної стінки, це може спричинити колапс частини або всієї легені. Це називається пневмотораксом і частіше зустрічається у дорослих з МВ. Пневмоторакс часто нагадує відчуття бурління та може викликати раптовий біль у грудях і задишку.
Хронічні інфекції. Густий слиз у легенях і носових пазухах створює ідеальне середовище для розвитку бактерій і грибків. Люди з МВ часто можуть мати легеневі інфекції, бронхіт або пневмонію. Ви можете заразитися бактеріями, які є стійкими до антибіотиків і важко піддаються лікуванню.
Гострі загострення. Люди з муковісцидозом можуть відчувати погіршення респіраторних симптомів, наприклад кашель із виділенням слизу. і задишка. Це називається гострим загостренням і вимагає лікування антибіотиками в лікарні або вдома. Під час загострень часто спостерігається втрата ваги та зниження енергії.
Дихальна недостатність. Дихальна недостатність є найпоширенішою причиною смерті від МВ. З часом хвороба може пошкодити легеневу тканину настільки сильно, що вона перестане працювати. Функція легенів поступово погіршується, поки стан не стає загрозливим для життя. Якщо ваша легенева функція знижується до певного рівня, ваша команда з лікування МВ може поговорити з вами про можливість операції з трансплантації легень, яка може врятувати життя.
Легені — це не єдине ушкодження частини тіла. CF також впливає на такі органи:
Підшлункова залоза. Густий слиз, викликаний CF, блокує протоки підшлункової залози. Це перешкоджає білкам, які розщеплюють вашу їжу, так звані травні ферменти, досягти вашого кишечника. У результаті вашому організму важко отримувати необхідні поживні речовини. Згодом це також може призвести до діабету, пов’язаного з кістозним фіброзом.
Печінка. Якщо трубки, що виводять жовч, закупорюються, ваша печінка запалюється. Це може призвести до серйозних рубців, які називаються цирозом печінки.
Тонкий кишечник. Оскільки їжу з високим вмістом кислоти, яка надходить із шлунка, важко розщеплювати, слизова оболонка тонкої кишки може зношуватися.
Толстая кишка. Густа рідина у вашому шлунку може зробити стілець великим і важчим для проходження. Це може призвести до закупорки. У деяких випадках ваш кишечник також може почати згортатися сам по собі, як гармошка, такий стан називається інвагінацією. Люди з CF також мають у п’ять-десять разів більше шансів захворіти на колоректальний рак, ніж серед населення загалом.
Сечовий міхур. Хронічний або тривалий кашель послаблює м’язи сечового міхура. У вас може бути стресове нетримання сечі з CF. Це означає, що у вас витікає трохи сечі, коли ви кашляєте, чхаєте, смієтеся або щось піднімаєте. Хоча це частіше зустрічається у жінок, воно також може бути у чоловіків.
Нирки. У деяких людей із муковісцидозом утворюється сечокам’яна хвороба. Ці маленькі тверді скупчення мінералів можуть викликати нудоту, блювоту та біль. Якщо їх не лікувати, ви можете заразитися нирковою інфекцією.
Репродуктивні органи. МВ впливає на фертильність чоловіків і жінок. Більшість чоловіків (98%) з муковісцидозом народжуються без сім’явивідної протоки, трубок, які транспортують сперму в сперму. Це призводить до безпліддя. Жінки з муковісцидозом мають дуже густий цервікальний слиз, що ускладнює запліднення яйцеклітини сперматозоїдом. Нерегулярна овуляція через погане харчування також може призвести до того, що вагітність триватиме довше.
Інші частини тіла. МВ також може призвести до м’язової слабкості та витончення кісток (остеопорозу). Оскільки CF порушує баланс мінералів у вашій крові, він також може спричинити низький кров’яний тиск, втому, прискорене серцебиття та загальне відчуття слабкості.
Додаткове обстеження на муковісцидоз
Люди з муковісцидозом мають вищий ризик розвитку деяких інших захворювань, зокрема муковісцидоз- пов'язаний діабет (CFRD), колоректальний рак і остеопороз. Раннє виявлення важливе для лікування або контролю цих станів. Ваша команда з лікування МВ може порекомендувати такі обстеження:
Оральний тест на толерантність до глюкози. Діабет, пов’язаний з муковісцидозом (CFRD), є одним із найпоширеніших ускладнень CF у дорослих. Якщо у вас CF, вас, імовірно, щороку перевірятимуть на CFRD, починаючи з 10 років, за допомогою перорального тесту на толерантність до глюкози (OGTT). OGTT є найкращим способом діагностики CFRD і зазвичай проводиться вранці після 8-годинного голодування. Вас попросять випити «глюкозний напій», а потім у різний час вимірюватимуть рівень глюкози (цукру) у крові.
Колоноскопія. Ризик колоректального раку у дорослих із кістозним фіброзом у п’ять-десять разів вищий, ніж у загальній популяції, і навіть вищий (у 20 разів) для людей із муковісцидозом, які отримують трансплантацію легені чи іншого солідного органу. Через цей ризик людям із муковісцидозом рекомендується починати обстеження на колоректальний рак за допомогою колоноскопії у віці 40 років (у 30 років, якщо вам трансплантували солідний орган).
Двоенергетична рентгенівська абсорбціометрія (DEXA). Люди з муковісцидозом мають ризик двох поширених захворювань кісток: остеопорозу та остеопенії. Ці умови можуть зробити ваші кістки слабкими та крихкими. Ваша команда з лікування МВ відстежуватиме ваш ріст і вагу, стежитиме за вашим розвитком у період статевого дозрівання та перевірятиме вашу кров на рівень вітаміну D. Рекомендується, щоб люди з МВ проходили сканування DEXA до 18 років і повторювали сканування кожні 1-5 років. Сканування DEXA – це різновид рентгенівського дослідження, яке перевіряє товщину ваших кісток.
Висновки
Кістоз фіброз (МВ) — це генетичне захворювання, яке вражає легені, підшлункову залозу та інші органи. Незважаючи на те, що муковісцидоз є важким станом, який потребує щоденного догляду, існує багато способів його лікування, і за ці роки ці методи лікування значно покращилися. Люди, які зараз хворіють на муковісцидоз, можуть розраховувати на набагато довше життя, ніж ті, хто хворів на нього в минулому.
Поширені запитання про муковісцидозЯка очікувана тривалість життя людини з кістозним фіброзом?
Люди з МВ продовжують жити довше та здоровіше. Реєстр пацієнтів Фонду кістозного фіброзу збирає дані від пацієнтів, які отримують лікування з приводу МВ в центрах, акредитованих Фондом МВ, і погодилися надати інформацію про своє здоров’я. На основі даних Реєстру за 2022 рік прогнозується, що очікувана тривалість життя людей з МВ, які народилися між 2018 і 2022 роками, становитиме 56 років. Дані Реєстру 2021 року показують, що половина дітей, народжених у 2021 році, за прогнозами, доживуть до 65 років і старше. Дослідження, засноване на клінічних випробуваннях людей із муковісцидозом, які приймали нові потрійні комбінації модулятора CFTR, передбачило можливу тривалість життя понад 71 рік.
Чи можуть люди з муковісцидозом вести нормальне життя?
Більшість людей з муковісцидозом живуть звичайним повсякденним життям із викликом введення щоденних ліків, терапії очищення дихальних шляхів та інших процедур і ліків. Діти з муковісцидозом ходять до школи, мають друзів, захоплюються хобі та можуть займатися спортом. Багато хто навчається в коледжі, одружується та має власні сім’ї.
Що станеться, якщо не лікувати муковісцидоз?
У людей з МВ густий липкий слиз блокує дихальні шляхи в їхніх легенях, що ускладнює їм дихання та легше заражається інфекціями. Лікування МВ включає ліки для розрідження слизу та боротьби з інфекціями, а також терапію для очищення дихальних шляхів від слизу. CF також впливає на травлення, що ускладнює засвоєння поживних речовин з їжі. Існують ліки, які допомагають із цим.
Якщо людина з CF не лікує ці симптоми, вона, швидше за все, матиме часті легеневі інфекції, утруднене дихання та довгострокове пошкодження легенів. Вони можуть недоїдати через брак поживних речовин і втрачати вагу, що також ускладнює боротьбу з легеневими інфекціями. Без лікування МВ може призвести до дихальної недостатності, закупорки кишечника, відмови органів і смерті.
У якому віці можна діагностувати муковісцидоз?
У кожному штаті США перевіряють новонароджених на муковісцидоз. Скринінг новонароджених проводиться протягом перших кількох днів життя дитини, використовуючи лише кілька крапель крові з п’яти. Хоча більшості людей муковісцидоз ставлять у віці до 2 років, деяким діагностують у дорослому віці.
Опубліковано : 2024-08-26 09:03
Читати далі

- FDA схвалило Sogroya від Novo Nordisk як перший і єдиний гормон росту тривалої дії, що призначається раз на тиждень для трьох додаткових педіатричних показань
- З 2013 по 2023 роки спостерігалося зростання ожиріння серед підлітків у США
- Психосоціальні фактори, не пов’язані з підвищеним ризиком розвитку більшості видів раку
- Фітнес-трекери можуть допомогти передбачити прогресування розсіяного склерозу
- Рекомендації AAP стосуються запитів батьків щодо некорисного лікування
- Вживання підсолоджених напоїв пов’язане з тривожністю підлітків
Відмова від відповідальності
Було докладено всіх зусиль, щоб інформація, надана Drugslib.com, була точною, до -дата та повна, але жодних гарантій щодо цього не надається. Інформація про ліки, що міститься тут, може бути чутливою до часу. Інформація Drugslib.com була зібрана для використання медичними працівниками та споживачами в Сполучених Штатах, тому Drugslib.com не гарантує, що використання за межами Сполучених Штатів є доцільним, якщо спеціально не вказано інше. Інформація про ліки Drugslib.com не схвалює ліки, не ставить діагноз пацієнтів і не рекомендує терапію. Інформація про ліки на Drugslib.com – це інформаційний ресурс, призначений для допомоги ліцензованим медичним працівникам у догляді за їхніми пацієнтами та/або для обслуговування споживачів, які розглядають цю послугу як доповнення, а не заміну досвіду, навичок, знань і суджень у сфері охорони здоров’я. практиків.
Відсутність попередження щодо певного препарату чи комбінації ліків у жодному разі не слід тлумачити як вказівку на те, що препарат чи комбінація препаратів є безпечними, ефективними чи прийнятними для будь-якого конкретного пацієнта. Drugslib.com не несе жодної відповідальності за будь-які аспекти медичної допомоги, що надається за допомогою інформації, яку надає Drugslib.com. Інформація, що міститься в цьому документі, не має на меті охопити всі можливі способи використання, інструкції, запобіжні заходи, попередження, лікарські взаємодії, алергічні реакції чи побічні ефекти. Якщо у вас є запитання щодо препаратів, які ви приймаєте, зверніться до свого лікаря, медсестри або фармацевта.
Популярні ключові слова
- metformin obat apa
- alahan panjang
- glimepiride obat apa
- takikardia adalah
- erau ernie
- pradiabetes
- besar88
- atrofi adalah
- kutu anjing
- trakeostomi
- mayzent pi
- enbrel auto injector not working
- enbrel interactions
- lenvima life expectancy
- leqvio pi
- what is lenvima
- lenvima pi
- empagliflozin-linagliptin
- encourage foundation for enbrel
- qulipta drug interactions
Яка очікувана тривалість життя людини з кістозним фіброзом?
Люди з МВ продовжують жити довше та здоровіше. Реєстр пацієнтів Фонду кістозного фіброзу збирає дані від пацієнтів, які отримують лікування з приводу МВ в центрах, акредитованих Фондом МВ, і погодилися надати інформацію про своє здоров’я. На основі даних Реєстру за 2022 рік прогнозується, що очікувана тривалість життя людей з МВ, які народилися між 2018 і 2022 роками, становитиме 56 років. Дані Реєстру 2021 року показують, що половина дітей, народжених у 2021 році, за прогнозами, доживуть до 65 років і старше. Дослідження, засноване на клінічних випробуваннях людей із муковісцидозом, які приймали нові потрійні комбінації модулятора CFTR, передбачило можливу тривалість життя понад 71 рік.
Чи можуть люди з муковісцидозом вести нормальне життя?
Більшість людей з муковісцидозом живуть звичайним повсякденним життям із викликом введення щоденних ліків, терапії очищення дихальних шляхів та інших процедур і ліків. Діти з муковісцидозом ходять до школи, мають друзів, захоплюються хобі та можуть займатися спортом. Багато хто навчається в коледжі, одружується та має власні сім’ї.
Що станеться, якщо не лікувати муковісцидоз?
У людей з МВ густий липкий слиз блокує дихальні шляхи в їхніх легенях, що ускладнює їм дихання та легше заражається інфекціями. Лікування МВ включає ліки для розрідження слизу та боротьби з інфекціями, а також терапію для очищення дихальних шляхів від слизу. CF також впливає на травлення, що ускладнює засвоєння поживних речовин з їжі. Існують ліки, які допомагають із цим.
Якщо людина з CF не лікує ці симптоми, вона, швидше за все, матиме часті легеневі інфекції, утруднене дихання та довгострокове пошкодження легенів. Вони можуть недоїдати через брак поживних речовин і втрачати вагу, що також ускладнює боротьбу з легеневими інфекціями. Без лікування МВ може призвести до дихальної недостатності, закупорки кишечника, відмови органів і смерті.
У якому віці можна діагностувати муковісцидоз?
У кожному штаті США перевіряють новонароджених на муковісцидоз. Скринінг новонароджених проводиться протягом перших кількох днів життя дитини, використовуючи лише кілька крапель крові з п’яти. Хоча більшості людей муковісцидоз ставлять у віці до 2 років, деяким діагностують у дорослому віці.
Опубліковано : 2024-08-26 09:03
Читати далі

- FDA схвалило Sogroya від Novo Nordisk як перший і єдиний гормон росту тривалої дії, що призначається раз на тиждень для трьох додаткових педіатричних показань
- З 2013 по 2023 роки спостерігалося зростання ожиріння серед підлітків у США
- Психосоціальні фактори, не пов’язані з підвищеним ризиком розвитку більшості видів раку
- Фітнес-трекери можуть допомогти передбачити прогресування розсіяного склерозу
- Рекомендації AAP стосуються запитів батьків щодо некорисного лікування
- Вживання підсолоджених напоїв пов’язане з тривожністю підлітків
Відмова від відповідальності
Було докладено всіх зусиль, щоб інформація, надана Drugslib.com, була точною, до -дата та повна, але жодних гарантій щодо цього не надається. Інформація про ліки, що міститься тут, може бути чутливою до часу. Інформація Drugslib.com була зібрана для використання медичними працівниками та споживачами в Сполучених Штатах, тому Drugslib.com не гарантує, що використання за межами Сполучених Штатів є доцільним, якщо спеціально не вказано інше. Інформація про ліки Drugslib.com не схвалює ліки, не ставить діагноз пацієнтів і не рекомендує терапію. Інформація про ліки на Drugslib.com – це інформаційний ресурс, призначений для допомоги ліцензованим медичним працівникам у догляді за їхніми пацієнтами та/або для обслуговування споживачів, які розглядають цю послугу як доповнення, а не заміну досвіду, навичок, знань і суджень у сфері охорони здоров’я. практиків.
Відсутність попередження щодо певного препарату чи комбінації ліків у жодному разі не слід тлумачити як вказівку на те, що препарат чи комбінація препаратів є безпечними, ефективними чи прийнятними для будь-якого конкретного пацієнта. Drugslib.com не несе жодної відповідальності за будь-які аспекти медичної допомоги, що надається за допомогою інформації, яку надає Drugslib.com. Інформація, що міститься в цьому документі, не має на меті охопити всі можливі способи використання, інструкції, запобіжні заходи, попередження, лікарські взаємодії, алергічні реакції чи побічні ефекти. Якщо у вас є запитання щодо препаратів, які ви приймаєте, зверніться до свого лікаря, медсестри або фармацевта.
Популярні ключові слова
- metformin obat apa
- alahan panjang
- glimepiride obat apa
- takikardia adalah
- erau ernie
- pradiabetes
- besar88
- atrofi adalah
- kutu anjing
- trakeostomi
- mayzent pi
- enbrel auto injector not working
- enbrel interactions
- lenvima life expectancy
- leqvio pi
- what is lenvima
- lenvima pi
- empagliflozin-linagliptin
- encourage foundation for enbrel
- qulipta drug interactions

